G9 Barn og legemidler
Publisert: 19.01.2016
Sist endret: 03.06.2024
Leif Brunvand
Generelt
Sykeligheten og dødeligheten blant barn og unge er svært lav i Norge. Dette skyldes en kombinasjon av god ernæring, høy vaksinasjonsfrekvens og et godt fungerende helsevesen. Forbruket av legemidler hos små barn (1/2–5 år) er imidlertid høyt. En av grunnene til dette er høy forekomst av uskyldige forbigående virale infeksjoner som kan gi høy feber og skape angst hos foreldre og usikkerhet hos legen. Spesielt i startfasen av en sykdomsprosess kan det være vanskelig å skille ut de alvorlig syke barna som trenger aktiv legemiddelbehandling fra de som kun trenger litt ekstra omsorg. Syke små barn bør undersøkes spesielt nøye klinisk for å finne mulig okkult bakteriell årsak, og de bør følges opp til man er sikker på diagnosen. Feil diagnostikk kan føre til at barn med alvorlig sykdom kommer for sent til behandling (bakteriell meningitt, pneumoni, pyelonefritt, appendisitt og levkemi), like mye som feil diagnostikk kan være årsak til overforbruk av antibiotika.
Legemidler er som regel utviklet og utprøvd på voksne, og godkjent indikasjon er ofte til voksne. Omtrent halvparten av legemidlene som brukes til barn utenfor sykehus og opptil 90 % av legemidler som brukes til barn på sykehus er ikke godkjent for aktuell bruk («off label»-bruk), se PubMedID 27334565. Ved bruk av disse midlene må man være spesielt varsom og aktiv med hensyn på å rapportere uventede bivirkninger til Regionalt legemiddelinformasjonssenter (RELIS). Behandlingsansvarlig lege har spesielt ansvar for at «off label»-legemidler og uregistrerte legemidler gis etter veloverveide og anerkjente retningslinjer.
Nasjonalt kompetansenettverk for legemidler til barn ble opprettet i 2009 og arbeider for at legemiddelbehandling til barn skal være hensiktsmessig og trygg og i størst mulig grad basert på dokumentert kunnskap. Barnelegeforeningens veileder er tilgjengelig via Helsebiblioteket med Retningslinjer akuttveileder Pediatri. Nettversjonen av den Britiske nasjonale legemiddelhåndboka for barn, BNF for children, krever nå særskilt abonnement for tilgang.
Barn og kliniske utprøvinger
Se bla. Nasjonalt kompetansenettverk for legemidler til barn sine sider om forskningsnettverk.
Viktigheten av og utfordringene med kliniske utprøvinger til barn er nylig belyst av FindMeCure.
FindMeCure er en søkeplattform med oversikt over kliniske utprøvinger.
Administrasjonsform
Riktig administrasjonsform er helt avgjørende for å få til en god behandling av barn med legemidler.
Peroralt: Miksturer gis ofte til små barn (< 5 år) fordi det er lettere å svelge og gir mer fleksibilitet i doseringen sammenliknet med tabletter. Man bør være oppmerksom på at holdbarheten ofte er betydelig kortere for miksturer og løsninger enn for tabletter. Miksturer kan inneholde sukker og øke faren for karies. Flere nyere legemiddelformer som oppløselige tabletter, smeltetabletter, og minitabletter kommer på markedet og kan være nyttige alternativ for barn. Vanlige tabletter kan knuses (ikke depottabletter/-kapsler) og gis med saft, syltetøy, grøt o.l. Smak er viktig for å få barnet til å ta legemidlet, men motiverte foreldre er sannsynligvis enda viktigere. Foreldre bør forstå viktigheten av behandlingen og problemene ved ikke å behandle.
Rektalt: Stikkpiller og rektale løsninger er ofte egnede legemiddelformer til barn. Diazepam rektalvæske som krampestillende behandling har mange fordeler. Opptaket er raskt og biotilgjengeligheten god. Venedrenasjen fra rektum går utenom portavenesystemet, og legemidler som metaboliseres i leveren unngår nedbrytning ved førstegangspassasje. Man kan ikke gi peroral medikasjon til et barn med pågående kramper pga. fare for aspirasjon. Ved å gi legemidlet rektalt slipper man intravenøs eller intramuskulær administrasjon. Paracetamol og acetylsalisylsyre kan også med fordel gis rektalt. Defekasjon rett etter administrasjon kan imidlertid gi usikkerhet om mengde av legemiddel som er tatt opp, og avføring i rektumampullen kan hemme opptaket. Man bør ikke gi et legemiddel rektalt med mindre det ved farmakokinetiske studier er dokumentert tilfredsstillende opptak.
Inhalasjon: Mange legemidler, spesielt legemidler beregnet på barn med astma, kan gis som inhalasjon. Fordelen ved denne administrasjonsformen er at man kan oppnå en høy konsentrasjon av legemidlet der de sykelige forandringene sitter, samtidig med en lav plasmakonsentrasjon. Man får derved færre systemiske bivirkninger enn om legemidlet blir gitt peroralt. Enkelte legemidler (som L9 Kromoglikat) tas så dårlig opp i tarm at midlet bare kan brukes ved lokal administrasjon. Pga. lavt tidevolum og manglende ferdigheter/koordinasjon hos små barn bør disse gis inhalasjonspreparater med spesielle forstøverapparat. Barn på ulike alderstrinn bør få legemidlet administrert med tilpassede teknikker. Bruk av inhalasjonsutstyr krever opplæring av foreldre og barn, og dette gjøres best i samarbeid med en spesialist i pediatri eller ved en barnepoliklinikk.
Nesedråper brukes ofte til lokalbehandling av svullen neseslimhinne, både for å få frie nasale luftveier og for å åpne gangen fra svelget til mellomøret. Før applikasjon av nesedråper bør slim fjernes med fysiologisk saltvann, og barnet bør ligge med hodet bakover når dråpene gis.
Øyedråper kan gis ved applikasjon i øyekroken, eller innenfor nedre øyelokk.
Spesielle farmakokinetiske forhold hos barn
De største forskjellene mellom voksne og barn ser vi hos de nyfødte og spesielt hos de premature. For barn som er mer enn 6 måneder, er det egentlig ikke mange klinisk viktige forskjeller mellom voksne og barn når det gjelder farmakokinetikk, hverken mht. opptak, biotilgjengelighet eller omsetning/utskillelse av legemidler. Noen spesielle områder omtales nærmere her.
-
Absorpsjon: Hos premature er huden tynn og godt sirkulert. Legemidler applisert via kremer eller salver kan få uønsket systemisk effekt (glukokortikoider, antibakterielle midler).
Hos små barn (< 2 år) kan legemidler som gis i form av nesedråper også ha systemiske effekter, f.eks. adrenerge nesedråper. Den raske sedative effekten av midazolam gitt som nesedråper (2–5 minutter etter applikasjon) demonstrerer dette godt.
Ventrikkelens tømningshastighet og den intenstinale motiliteten er generelt lavere og svært variabel hos de minste. Dette kan påvirke absorbsjonshastigheten av legemidler, men vil sjelden ha betydning for absorpsjonsgrad og dermed effekt. Barnets kost endres fra morsmelk og/eller morsmelkerstatning det første levehalvåret, til en overgangskost dominert av kornprodukter og kumelk, for deretter gradvis å bli mer likt et voksent kosthold. Disse endringene i kosten kan ha innvirkning på opptaket av alle legemidler som gis peroralt. Jernmedikamenter (hemmes av kumelk, bedres av vitamin C), og fenytoin er to eksempler.
-
Distribusjon: Premature barn har lav konsentrasjon av plasmaproteiner, og proteinenes legemiddelbindende evne er dårligere enn hos voksne. Dette medfører at mengden ubundet legemiddel (som er relatert til effekten) ofte er høyere enn det man ville forvente ved å vurdere totalkonsentrasjonen av legemidlet i plasma (bundet + fritt). Terapeutisk nivå (vurdert ved måling av totalkonsentrasjonen i plasma) vil derfor ofte ligge lavere hos premature og små barn enn hos eldre barn (koffein og koffeinsalter er et eksempel), spesielt for legemidler med høy grad av plasmaproteinbinding.
Konsentrasjonen av ukonjugert bilirubin stiger normalt de første levedøgn (fysiologisk neonatal ikterus). Noen legemidler kan konkurrere med bilirubinet om bindingsstedet på albumin (sulfapreparater). Totalkonsentrasjonen av bilirubin i serum vil ikke stige, men blodets evne til å binde og transportere bilirubinet fra perifert vev til lever vil reduseres, og man kan få en akkumulering av bilirubin i bl.a. hjerneceller med mulighet for toksisk effekt og varig skade. Alle nye legemidler som skal brukes i nyfødtperioden må testes ut for en slik mulighet.
Andelen kroppsvann er ved fødselen ca. 80 %, reduseres gradvis og er ved 12 måneders alder ca. 60 %, som hos voksne. For vannløselige legemidler betyr dette at det blir et relativt større volum å fordele legemidlet i, med redusert plasmakonsentrasjon som resultat. For vedvarende behandling betyr dette primært lengre halveringstid, lengre tid før likevekt nås, og ev. økt behov for metningsdoser for å sikre tilstrekkelig høye plasmakonsentrasjoner raskt. Spesielt tydelig blir disse forskjellene hos premature som kan ha svært høy total kroppsvæske og lite fett.
Hepatisk eliminasjon (omdannelse og utskillelse). Omdannelse av legemidler (som konjugering og oksydasjon) i lever skjer langsommere hos premature og nyfødte barn pga. enzymatisk umodenhet. Leverens biotransformasjonskapasitet øker imidlertid raskt etter fødsel, og dosene for legemidler med hovedsakelig hepatisk eliminasjon må økes. For enkelte legemidler er eliminasjonen raskere hos små barn enn hos eldre barn og voksne, og anbefalt dose er relativt sett (per kg) større enn hos eldre barn.
Renal eliminasjon er bl.a. avhengig av glomerulofiltrasjonsrate (gentamicin, digoksin), og tubulær sekresjon (penicilliner, tiazider). Den renale eliminasjon er betydelig lavere hos premature og nyfødte enn senere i barnealderen (se figur). Hos premature barn er graden av renal eliminasjon lavere jo lavere gestasjonsalder barnet har. Legemidler som hovedsakelig elimineres ved renal utskillelse, vil ha betydelig forlenget halveringstid hos nyfødte og premature. Av denne grunn bør man som hovedregel gi en relativt stor førstedose (oppfylningsdose), for raskere å oppnå en terapeutisk konsentrasjon i plasma. Legemidlet må deretter gis med et lengre doseintervall enn hos barn etter nyfødtperioden.
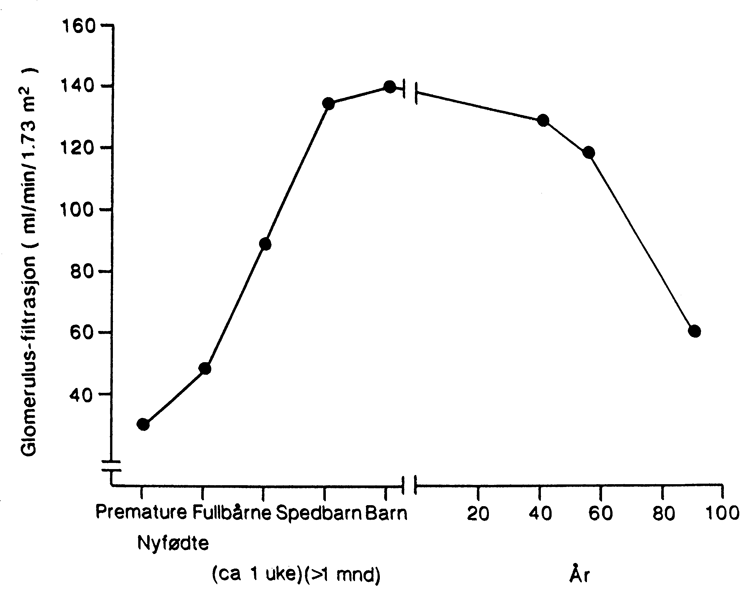
Renal eliminasjon i relasjon til alder.
Farmakodynamikk
Forskjeller i farmakodynamikk mellom små barn og voksne er lite kjent. Spesielt hos premature kan man få en annerledes farmakodynamikk enn hos eldre barn. Dette kan ha sin årsak i endret reseptortetthet, endret reseptorsensitivitet og annerledes forhold mellom ulike konkurrerende reseptorer (f.eks. adrenerge alfa- og betareseptorer). Det kan også skyldes umodenhet i cellens proteinsyntese.
Paradokse reaksjoner: Sedativa som diazepam, midazolam og fenobarbital kan gi uro og hyperaktivitet. Sentralstimulerende legemidler som amfetamin (ritalin) kan redusere hyperaktivitet.
Økt virkning: Opioider kan gi respirasjonsdepresjon selv i moderate doser.
Legemiddelinteraksjoner
Se også G6 Interaksjoner. Kronisk syke barn som står på fast behandling med legemidler som antiepileptika, legemidler mot astma og hjertesviktmidler, kan få interkurrente sykdommer og behov for tilleggsmedikasjon. Dette gir åpenbar fare for legemiddelinteraksjon (endret effekt) og endret plasmakonsentrasjon av det faste legemidlet. Erytromycin gir f.eks. redusert eliminasjon av koffein og koffeinsalter, warfarin, digoksin, karbamazepin, fenytoin og valproat med fare for toksisk påvirkning.
Legemiddelforgiftninger
Dette er ikke uvanlig og kan skyldes:
Feil utregning av legemiddeldose
Endret farmakokinetikk (redusert nyrefunksjon kan gi digoksinforgiftning på riktig utregnet dosering)
Feil administrasjon (peroral dose gitt intravenøst)
Uforsvarlig oppbevaring av legemidler (selvpåført)
Foreldre som med hensikt gir for høy dose («Münchhausen syndrom by proxy»)
Barn og forgiftninger - behandlingsanbefaling ved forgiftning
Forgiftninger hos barn har en del karakteristika som skiller dem fra forgiftninger hos voksne (G12 Spesielle forhold hos barn ved forgiftninger).
Se Helsebiblioteket.
Generelle regler når du vil gi legemidler til barn
Bruk etablerte diagnostiske kriterier for mest mulig sikker diagnose før medikasjon.
Vurder mulig bivirkningsfare opp mot nytten av legemidlet.
Dosér legemidlet ut fra alder og vekt slik det er angitt i Legemiddelhåndboken eller i spesiallitteratur.
Dobbeltkontroll av dosen.
Gi legemidlet i en hensiktsmessig administrasjonsform.
La barna drikke vann eller skylle munnen etter at de har tatt perorale og inhalasjonspreparater.
Legg vekt på foreldreinformasjon for å bedre compliance.
Gi informasjon til foreldre om sikring av legemidler.
Ny legemiddellov i EU – bedre bruk av legemidler til barn
EU har et spesielt regelverk om legemidler til barn som trådte i kraft i januar 2007. Dette regelverket skal bl.a. sikre bedre dokumentasjon på effekt og sikkerhet av legemidler til barn. Videre skal det bidra til å sikre økt tilgjengelighet av legemidler spesielt beregnet på barn. Som et resultat av det nye regelverket er det opprettet en pediatrisk komite (PDCO) under det europeiske legemiddelbyrået (EMA). Denne komiteen evaluerer legemiddelindustriens planer for utvikling av legemidler til barn. Norge har en fast representant i denne komiteen. Mer kan leses på EMAs hjemmeside: www.ema.europa.eu.
Aktuelle nettressurser
Farmakologiportalen. Norsk portal for legemiddel- og rusmiddelanalyser