G12.3 Antidoter – alfabetisk oversikt, bruksområde og dosering
Sist oppdatert: 28.06.2023
Mer omfattende behandlingsanbefalinger og bruk av antidoter finnes på www.helsebiblioteket.no/forgiftninger. Kontakt Giftinformasjonen ved behov.
Antidotdatabasen gir oversikt over lagre i hele Norge, se www.helsebiblioteket.no/forgiftninger/antidotdatabasen
Acetylcystein
Preparater: Mucomyst «Mylan» inhal.væske (acetylcystein 200 mg/ml), Mucomyst «Mylan» brusetabl. (acetylcystein 200 mg), Acetylcystein Sandoz «Sandoz» brusetabl. (acetylcystein 200 mg), Bronkyl og Bronkyl forte «Karo Pharma» brusetabl. (acetylcystein 200 mg og 600 mg), Granon «Takeda» brusetabl. (acetylcystein 200 mg og 600 mg).
Bruksområde: Ved paracetamolforgiftninger der det er risiko for alvorlig leverskade. For å vurdere indikasjonen for acetylcystein ved akutte inntak, se figur 1 nedenfor G12 Antidoter – alfabetisk oversikt, bruksområde og dosering. Oppstart av acetylcysteinbehandling innen 8–10 timer etter inntak gir tilnærmet fullstendig beskyttelse mot leverskade. Acetylcystein er også indisert ved forgiftning med amatoksinholdig sopp og brukes i økende grad ved levertoksisitet framkalt av andre agens.
Dosering: Mucomyst 200 mg/ml inhalasjonsvæske er pyrogenfri og kan administreres intravenøst. Bland inhalasjonsvæsken i glukose 5 % eller NaCl 0,9 %. Startdose er 200 mg/kg i 500 ml glukose 5 % over 4 timer. Deretter 100 mg/kg i 1000 ml glukose 5 % over 16 timer. Total dose er 300 mg/kg over 20 timer. Utregnet til en person på 70 kg: Startdose 70 ml inhalasjonsvæske (14 g) tilsettes 500 ml glukose 5 %. Påfølgende infusjonsdose: 35 ml inhalasjonsvæske (7 g) tilsettes 1000 ml glukose 5 %. Ved store inntak av paracetamol (fra ca. 500 mg/kg), gi dobbel dose av andre infusjon (dvs. 200 mg/kg i 1000 ml glukose 5 % over 16 timer). Reduser væskemengden til barn, ta ev. kontakt med Giftinformasjonen. Infusjonsblandingen med acetylcystein i glukose 5 % eller NaCl 0,9 % skal ikke tilsettes ytterligere elektrolytter eller medikamenter. Acetylcystein kan ev. gis peroralt. Ved behov for peroral dosering, kontakt Giftinformasjonen. Gi ikke kull ved peroral behandling. Forlenget behandling med acetylcystein kan være aktuelt ved leverpåvirkning, vanligvis 150 mg/kg i 1000 ml glukose 5 % i.v. over 24 timer. Dosen acetylcystein bør dobles ved samtidig dialyse. Gravide behandles etter samme retningslinjer som øvrige voksne. Kontakt Giftinformasjonen ved behov.
Forsiktighetsregler: Tilført mengde glukose er neppe problematisk for diabetikere, følg blodglukose og gi insulin ved behov.
Bivirkninger: Kvalme og brekninger samt anafylaktoide hudreaksjoner i form av rødme, kløe og urtikaria er hyppig rapportert. Alvorlige anafylaktoide reajsjoner som bronkospasme, angioødem, hypotensjon, respirasjonsdepresjon og kollaps forekommer sjelden. Ved anafylaktoide reaksjoner av acetylcystein, vurder å avbryte infusjonen. Gi antihistamin. Ved kvalme og brekninger, vurder antiemetika og intravenøs væske. Vurder glukokortikoider (sjeldent aktuelt). Ved uttalt bronkospasme, gi salbutamol inhalasjon. Ved alvorlige reaksjoner, vurder adrenalin. For øvrig symptomatisk behandling. Gjenoppstart av acetylcysteinbehandlingen i lavere dose tolereres vanligvis godt. På samme grunnlag er det indisert å gi acetylcystein til personer som tidligere har reagert med anafylaktoide bivirkninger på acetylcysteinbehandling (lavere startdose er anbefalt). Allergiske/ anafylaktiske reaksjoner er uvanlig.
Oppbevaring: Anvend innen 1 døgn etter anbrudd. En fargeforandring (lys rosa) kan oppstå i åpnede beholdere, men dette påvirker ikke preparatets sikkerhet eller effekt.
Andre opplysninger: Har pasienten behov for andre legemidler og/eller korreksjon av elektrolytter, tilfør dette separat fra acetylcysteininfusjonen.
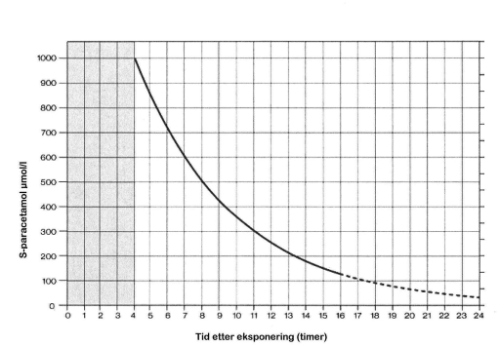
Figur 1. Diagram for vurdering av serumkonsentrasjoner ved akutt paracetamolforgiftning (kilde: Giftinformasjonen) Plott inn serumkonsentrasjonen av paracetamol (µmol/l) mot tiden mellom inntaket og serumprøven (timer). Krysningspunktet angir om det er indikasjon for acetylcysteinbehandling (indikasjon hvis punktet er over linjen). Første prøve av serum-paracetamol må tas minst 4 timer etter inntak av paracetamol, og diagrammet kan kun brukes etter akutte overdoseringer (alt inntak i løpet av maksimalt 1 time). Diagrammet er ikke egnet til bruk hvis pasienten har tatt gjentatte doser paracetamol (også terapeutiske doser) de siste to døgnene før det akutte inntaket.
Adrenalin
Preparater: Adrenalin «Takeda Nycomed» injeksjon (adrenalintartrat tilsvarende adrenalin 0,1 mg/ml (Katastrofeadrenalin) og adrenalintartrat tilsvarende adrenalin 1 mg/ml).
Bruksområde: Vurder ved terapiresistent betablokkerforgiftning. Vurder ved hjertestans som følge av forgiftninger generelt.
Dosering: Eksakt dosering er vanskelig å angi. Ved terapiresistent overdose med betablokkere: Start med infusjon av adrenalin 0,05 μg/kg/minutt (oppløst i glukose 50 mg/ml eller natriumklorid 9 mg/ml), titrer deretter dosen etter effekt. Maksimal dose avhenger av inntatt mengde. Skal gis via sentralt venekateter.
Forsiktighetsregler: Bruk med forsiktighet ved hypertensjon og hjerte- og karsykdom. Bør ikke brukes ved digitalisforgiftning.
Bivirkninger: Tremor, takykardi, hypertensjon og arytmier. Ev. vevsinfiltrasjon kan føre til lokal iskemi, vevsskade og sårdannelse.
Andre opplysninger: Katastrofeadrenalin (0,1 mg/ml) er spesielt egnet til intravenøs injeksjon og til små barn.
Atropin
Preparater: Atropin «Takeda» inj. (atropinsulfat 1 mg/ml), Atropin NAF «Apotek» inj. (atropinsulfat 1 mg/ml).
Bruksområde: Forgiftninger med kolinesterasehemmere (nervegasser og plantevernmidler). Ved forgiftning med organofosfater tilstreb å gi atropin sammen med reaktivator, men start med atropin, se ev. obidoksim og/eller pralidoksim. Ved forgiftning med karbamater gi som hovedregel atropin alene. Det kan være aktuelt å bruke atropin ved forgiftninger med legemidler (f.eks. antikolinesteraser) eller sopper som gir kolinerge effekter.
Dosering: Ved nervegasser og plantevernmidler som er kolinesterasehemmere: Gi atropin umiddelbart og i tilstrekkelige doser. Voksne: Start med 1-2 mg (ved alvorlige forgiftninger 2-4 mg). Barn 0,05 mg/kg. Gi langsomt i.v. (ev. i.m eller s.c hvis vanskelig intravenøs tilgang). Vurder klinisk effekt etter 5-10 minutter. Doble dosene for hver administrering til klinisk effekt, inntil doser på 8-10 mg av gangen. Målet er full atropinisering (tørre slimhinner, opphevet bronkialsekresjon). Etter full atropinisering vurder konvertering til infusjon (eks. 0,3 x sum av total initial dose per time). Det kan være nødvendig å gi store doser over flere døgn/uker. Ved kolinerge legemidler/sopp: Voksne: 0,5-2 mg langsomt i.v. Barn: 0,02 mg/kg langsomt i.v. eller i.m. Gjenta dosen ved behov (maks. 3 mg totalt for voksne).
Forsiktighetsregler: Atropin må seponeres gradvis. Ved vurdering av full atropinisering (lunger) og tegn på samtidig aspirasjon (eks. sideforskjeller), følg andre kliniske tegn (eks. hjerterytme og blodtrykk).
Bivirkninger: Antikolinerge effekter. Kan utløse akutt glaukom, spesielt hos disponerte.
Biperiden
Preparater: Akineton «S.I.T.» injeksjon (biperidenlaktat 5 mg/ml). Søknad Legemiddelverket via apotek, se G20 Forskrivning av legemidler på godkjenningsfritak
Bruksområde: Ved uttalte ekstrapyramidale fenomener som akutt dystoni og dyskinesi, f.eks. ved forgiftninger med antipsykotika (særlig lavdose antipsykotika).
Dosering: Voksne: 2,5–5 mg. Barn: 0,04 mg/kg. Gi langsomt intravenøst eller intramuskulært. De ekstrapyramidale fenomenene kan forsvinne allerede under injeksjonen. Avbryt da behandlingen. Om nødvendig kan dosen gjentas etter 30 minutter. Maksimum 20 mg/døgn til voksne.
Forsiktighetsregler: Bruk med forsiktighet ved takykardi. Kan forverre tardive dyskinesier fremkalt ved langvarig bruk av antipsykotika.
Bivirkninger: Antikolinerge effekter.
Botulinumantitoksin
Preparater: Spesifikt botulinumantitoksin (utviklet fra hesteserum) er tilgjengelig fra Folkehelseinstituttet. Innenfor normal kontortid kontakt Folkehelseinstituttet (Avdeling for vaksine) på tlf. 21 07 70 00. Utenom Folkehelseinstituttets åpningstid kan antitoksin utleveres hos Vitusapotek Jernbanetorget i Oslo (tlf. 23 35 81 00). Apoteket formidler også kontakt med lege ved Smittevernvakta på Folkehelseinstituttet for vurdering av indikasjon og dosering.
Bruksområde: Gi botulinumantitoksin (se pakningsvedlegg) ved mistenkt matbåren botulisme eller klinisk sårbotulisme. Konsulter ev. infeksjonsbakvakt ved tilhørende regionsykehus.
Brekkmiddel
Preparater: Brekkmiddel til barn NAF «Apotek» mikstur (15 ml inneholder ipekakuanhaalkaloider ca. 20 mg (0,14 %) tilsvarende ca. 1,3 mg/ml). Se Indikasjoner for ventrikkeltømming og medisinsk kull G12 Indikasjoner for ventrikkeltømming og medisinsk kull og Ventrikkeltømming – praktisk veiledning G12 Ventrikkeltømming – praktisk veiledning
Cyproheptadin
Preparater: Peritol «Egis» tabl. (cyproheptadin 4 mg), Cyproheptadine HCl «Teva» tabl. (cyproheptadin 4 mg). Søknad om godkjenningsfritak, se G20 Forskrivning av legemidler på godkjenningsfritak
Bruksområde: Serotonergt syndrom. Ved uttalte symptomer (f.eks. hypertermi) vurder cyproheptadin (serotoninantagonist).
Dosering: Gi 12 mg initialt i ventrikkelsonde (ev. peroralt). Gi deretter 2 mg hver 2. time i ventrikkelsonde (ev.peroralt). Maksimal døgndose til voksne er 32 mg.
Bivirkninger: CNS-depresjon, perifere og sentrale antikolinerge fenomener, hypotensjon, takykardi og ev. arytmier.
Dantrolen
Preparater: Dantrium «Procter & Gamble» injeksjon, kapsler (dantrolen inj.subst. 20 mg, og kapsler 25 mg og 100 mg). Søknad om godkjenningsfritak, se G20 Forskrivning av legemidler på godkjenningsfritak
Bruksområde: Malignt nevroleptikasyndrom og hypertermi ved forgiftninger. Hypertermi ved forgiftninger behandles primært med ekstern avkjøling (det kan være behov for aggressive tiltak). Dantrolen kan eventuelt vurderes i enkelte, alvorlige tilfeller.
Dosering: Oppløs injeksjonssubstansen i sterilt vann (oppløs ikke i natriumklorid eller glukose pga. fare for utfelling). Bruk plastbeholder, ikke glass (glass kan øke faren for utfelling). Voksne og barn: Gi 1–2,5 mg/kg (1 mg/kg/minutt) intravenøst. Vurder å gjenta dosen ved manglende effekt eller tilbakefall. Ved manglende klinisk effekt revurder diagnosen. Det er sjelden nødvendig med total dose over 10 mg/kg i akuttfasen. Ved fortsatt alvorlig hypertermi gis eventuelt peroralt 4 mg/kg/døgn fordelt på 2–3 doser.
Forsiktighetsregler: Unngå ekstravasering.
Bivirkninger: Oppløsningen er vevsirriterende (høy pH) og gis derfor helst via sentralt venekateter eller i stor perifer vene (samt unngå ekstravasering). Risiko for alvorlig leverskade, spesielt ved aktiv leversykdom og hos eldre.
Oppbevaring: Fortynnet løsning er holdbar i ca. 6 timer i romtemperatur og skal beskyttes mot lys.
Deferoksamin
Preparater: Desferal «Novartis» pulver til infusjon/injeksjon (deferoksaminmesilat 500 mg).
Bruksområde: Ved fare for alvorlig jernforgiftning. Chelaterer fritt jern.
Dosering: Gi deferoksamin tidligst mulig ved indikasjon, siden jern i stor grad distribueres til vev i løpet av det første døgnet. Anbefalt initial infusjonshastighet er 15 mg/kg/time. Ved svært alvorlig forgiftning kan dosen økes med 5–10 mg/kg/time hver 2.–4.- time til maks. dose på 35 mg/kg/time. Beregn dosen ut fra pasientens kroppsvekt først.
Det kan bli nødvendig med mange hetteglass per pasient til en hel behandling.
Oppløs hvert hetteglass (500 mg) først i 5 ml sterilt vann (hvert hetteglass gir 95 mg/ml etter rekonstituering). Fortynn deretter den bergnede dosen med natriumklorid 9 mg/ml eller glukose 50 mg/ml (100–1000 ml til voksne).
Gi som kontinuerlig i.v. infusjon i inntil 24 timer. Forsiktige anbefalinger begrenser total døgndose til 6–8 g, men dette er sannsynligvis for lavt til å behandle en alvorlig jernforgiftning.
Døgndoser på inntil 16 g har vært tolerert godt, og større doser enn dette kan bli nødvendig ved eks. alvorlig forgiftning med risiko for multiorgansvikt (vurder nytte/risiko). Vurder å redusere infusjonsraten eller seponer deferoksamin så snart klinikken tillater det, for å unngå unødvendig stor totaldose og/eller langvarig infusjon (se Bivirkninger). Kontakt gjerne Giftinformasjonen.
Gi ikke deferoksamin p.o. eller i.m. ved forgiftning (selv om slik administrering er angitt i pakningsvedlegg/preparatomtale). Behandle gravide etter samme retningslinjer.
Forsiktighetsregler: Bruk med forsiktighet ved nyresvikt.
Bivirkninger: Doserelatert hypotensjon (høy infusjonrate gir økt risiko, og mekanismen er histaminfrigjøring), erytem, urticaria og infeksjoner. Akutt lungeskade (ARDS) er rapportert ved infusjoner som strekker seg over 23–72 timer. Komplekset (ferrioksamin) gir rødlig urinfarge.
Oppbevaring: Etter tilberedning bør oppløsningen brukes så raskt som mulig og innen 3 timer. Dersom tilberedning skjer under godkjente aseptiske forhold, kan oppløsningen oppbevares/brukes ved romtemperatur i inntil 12 timer.
Deksrazoksan
Preparater: Savene «Clinigen», pulv. og væske til inf. (20 mg/ml deksrazoksan).
Bruksområde: Redusere vevsskade etter ekstravasasjon av antracykliner.
Dosering: Følg prosedyrer fra onkologisk avdeling.
Andre opplysninger: Deksrazoksan er et antidot, men brukes ikke til akuttmedisinske overdosepasienter. Giftinformasjonen angir derfor verken dosering eller anbefaler lagerhold for akuttmedisin. Lagerhold, indikasjon og behandlingsprosedyrer bestemmes av onkologisk avdeling.
Diazepam
Preparater: Stesolid «Actavis» injeksjon, rektalvæske, supp., tabletter (diazepam 5 mg/ml injeksjon, 5 mg/2,5 ml og 10 mg/2,5 ml rektalvæske, 5 mg og 10 mg supp., 2 mg og 5 mg tabletter), Stesolid prefill «Actavis» rektalvæske (diazepam 5 mg/ml), Valium «Roche» injeksjon (diazepam 5 mg/ml injeksjon.) Søknad om godkjenningsfritak.
Bruksområde: Til behandling av kramper og uro i forbindelse med forgiftninger. Akutt koronarsykdom utløst av amfetamin og kokain (motvirker koronar og mesenteriell vasokonstriksjon). Forgiftninger med klorokin og hydroksyklorokin. Forgiftninger med plantevernmidler og nervegasser som er kolinesterasehemmere.
Dosering: Ved kramper, uro og/eller brystsmerter: Voksne: 5–20 mg intravenøst, ev. 10–20 mg rektalt. Titrer etter effekt. Forholdsvis høye gjentatte doseringer kan være nødvendig, f.eks. ved uro eller koronarsyndrom forårsaket av sentralstimulerende stoffer (misbruk). Barn: 0,1–0,5 mg/kg langsomt intravenøst, ev. 0,3–1 mg/kg rektalt. Ved forgiftninger med klorokin og hydroksyklorokin: Ved hjertepåvirkning eller høy risiko for alvorlig forgiftning, gi intravenøs infusjon av høye doser (2 mg/kg i løpet av 30 minutter, deretter kontinuerlig infusjon av1–2 mg/kg/døgn), kombinert med respiratorbehandling.
Forsiktighetsregler: Diazepam vil forsterke effekten av stoffer med sentralnervøs hemning. Vurder lavere dosering og langsommere injeksjon dersom slike stoffer er inntatt. Følg respirasjon og blodtrykk ved høy dosering.
Andre opplysninger: Per juni 2020 er det leveringsproblemer på Stesolid injeksjon, og preparatet erstattes med Valium injeksjon (10 mg/2ml). Valium injeksjon inneholder propylenglykol (828 mg per ampulle) og etanol (170 mg per ampulle), men er vurdert ikke problematisk for bruk hos voksne forgiftningspasienter, selv ved høy dosering (eks. ved forgiftning med sentralstimulerende stoffer), sammenliknet med maksgrenser fra det europeiske legemiddelbyrået, EMA (500 mg/kg/dag for propylenglykol).
Digitalisantistoff
Preparater: DigiFab «Protherics Inc» inj.subst. (digoksinspesifikke Fab-fragmenter 40 mg). Søknad om godkjenningsfritak.G20 Forskrivning av legemidler på godkjenningsfritak
Bruksområde: Alvorlig digitalisforgiftning der det foreligger livstruende arytmier, utvikling av hyperkalemi, progredierende sentralnervøse symptomer hos småbarn, eller andre tegn på alvorlig forgiftning. Ved alvorlig hjertesykdom gis digitalisantistoff på videre indikasjon.
Dosering: Voksne: Gi 3–6 mg antistoff/kg i.v. over 15–30 minutter (3 mg/kg ved kronisk forgiftning). Ved manglende effekt gjenta dosen etter 30 minutter. Mengden antistoff kan også beregnes ut fra inntatt mengde eller målt serumkonsentrasjon av digoksin (bruksanvisning følger med). Kontakt Giftinformasjonen ved behov.
Bivirkninger: Overfølsomhetsreaksjoner kan forekomme.
Oppbevaring: Oppbevar i kjøleskap (2-8°C).
Andre opplysninger: Etter behandling med digitalisantistoff vil serumkonsentrasjonsmålinger være misvisende (for høye verdier) i 1-2 uker.
DMPS (Dimerkaptopropansulfonat)
Preparater: Dimaval «Swedish Orphan Biovitrum» injeksjon, kapsler (Na-DMPS 50 mg/ml injeksjon, 100 mg kapsler). Søknad om godkjenningsfritak, se G20 Forskrivning av legemidler på godkjenningsfritak
Bruksområde: Metallforgiftninger med bl.a. kvikksølv-, kobber- og arsenforbindelser. Bruk istedenfor BAL som ikke lenger er anbefalt. Bruk også ved forgiftninger med bly dersom DMSA eller kalsium-EDTA ikke er tilgjengelig. Bruk ikke ved talliumforgiftninger eller akutt arsinforgiftning (AsH3).
Dosering: Intravenøs behandling ved alvorlig forgiftning: Voksne: 1. døgn 250 mg intravenøst × 6, 2. døgn 250 mg intravenøst × 4, deretter 250 mg intravenøst × 3 (ev. 2). Barn: 5 mg/kg/dose intravenøst med samme doseringshyppighet som til voksne (se over). Ev. peroral behandling (voksne): 30 mg/kg/dag fordelt på 3–6 doser. Behandlingstiden er avhengig av klinisk tilstand og konsentrasjonen av metall i blod og urin. Vurder å gå over til peroral behandling med DMSA så snart dette er mulig.
Bivirkninger: GI-symptomer, lett leverpåvirkning, hud- og allergireaksjoner.
Andre opplysninger: Administrer preparatet straks etter at ampullen er åpnet (åpnet ampulle lagres ikke).
DMSA (Dimerkaptoravsyre)
Preparater: Succicaptal «Swedish Orphan Biovitrum» kapsler (dimerkaptoravsyre 200 mg). Søknad om godkjenningsfritak, se G20 Forskrivning av legemidler på godkjenningsfritak
Bruksområde: Forgiftninger med bly, kvikksølv og arsen. Kan også brukes ved forgiftning med gull, kobber og sølv.
Dosering: Barn og voksne: 10 mg/kg (350 mg/m2) peroralt hver 8. time (dvs. døgndose 30 mg/kg) i 5 dager. Vurder å fortsette behandlingen i 2 uker med en døgndose på 10–30 mg/kg fordelt på 2 doser (avhengig av urin- og/eller serumkonsentrasjoner). Doseringen bør ikke overstige 1,8 g/dag i denne fasen. Vurder ev. videre behandling etter en pause på minst 2 uker. Det kan ta lang tid før eks. blodkonsentrasjonen av bly stiger til behandlingstrengende verdi igjen.
Bivirkninger: GI-symptomer og lett leverpåvirkning. Hud- og slimhinneeffekter som også kan bli alvorlige i enkelte tilfeller.
Andre opplysninger: DMSA har vond smak og lukt. Svelg kapslene hele. Succicatal inneholder laktose.
Dinatriumlevofolinat
Dopamin
Preparater: Dopamin «Takeda Nycomed» konsentrat til infusjon (dopaminklorid 10 mg/ml), Abbodop «Hospira» infusjon (dopaminhydroklorid 1 mg/ml og 2 mg/ml).
Bruksområde: Kan i sjeldne tilfeller vurderes som tilleggsbehandling hos forgiftningspasienter med sviktende sirkulasjon, som ikke responderer på adekvat væsketilførsel, og ved inntak av agens som gir negativ inotrop og/eller kronotrop effekt. Noradrenalin er likevel førstevalg som vasopressor.
Dosering: Eksakt dosering er vanskelig å angi. Vanlig startdose er 2–5 μg/kg/minutt, som økes gradvis. Titrer etter klinisk respons, men vær oppmerksom på arytmifare ved doser over 10 μg/kg/minutt. Dopamin kan kombineres med andre vasopressorer i alvorlige tilfeller.
Bivirkninger: Takykardi, hypertensjon, vasokonstriksjon og arytmier (spesielt atrieflimmer).
Etanol
Preparater: Steril sprit NAF parenteral antidot «Apotek» konsentrat til infusjon (70 % v/v).
Bruksområde: Forgiftninger med etylenglykol og metanol. Fomepizol er førstevalg ved slike forgiftninger. Vurderes ved forgiftninger med glykoler og glykoletere. Hos barn bør fomepizol velges fremfor etanol.
Dosering: Voksne og barn: Startdose: 600 mg/kg. Bland i glukose 50 mg/ml eller natriumklorid 9 mg/ml (500–1000 ml), og gi intravenøst over 20 minutter. Vedlikeholdsdose: Fra 70 mg/kg/time (alkoholmisbrukere: 150 mg/kg/time) som kontinuerlig infusjon. Vedlikeholdsdose under hemodialyse: Fra 170 mg/kg/time (alkoholmisbrukere: 260 mg/kg/time) som kontinuerlig infusjon. Etanol kan også gis peroralt, i samme dose som parenteralt, men parenteral behandling er mest effektiv. Terapeutisk serumkonsentrasjon av etanol skal være ca. 1 g/liter (1 ‰ eller 22 mmol/liter), heller litt over enn litt under. Angitt dosering er kun rådgivende. Individuelle variasjoner, inntatt alkohol og ev. dialyse påvirker serumkonsentrasjonen. Mål derfor s-etanol hver 2. time (hyppigere i starten av dialyse), og korriger doseringen deretter. Kontroller syre-base-status 3 og 6 timer etter avsluttet infusjon. Utregning av dose i ml: Dose (antall ml) = (Ønsket dose i mg/kg × 0,127 × kroppsvekt i kg)/innhold av etanol i % (volumprosent).
Forsiktighetsregler: Fare for hypoglykemi og hypokalemi hos barn og alkoholikere.
Bivirkninger: Etanolklinikk.
Andre opplysninger: Vanlig brennevin inneholder 40–45 volumprosent etanol (1 g etanol = 1,2 ml).
Fentolamin
Preparater: Regitine 10 mg/ml inj. «Novartis», Rogitine 10 mg/ml inj. «Paladin Labs Inc» (begge fentolamin 10 mg/ml) og Phentolamine Mesylate inj. «Sandoz» (fentolamin 5 mg/ml). Søknad om godkjenningsfritak. Per juli 2022 er det leveringsvansker.
Bruksområde: Behandlingstrengende hypertensjon og/eller vasokonstriksjon forårsaket av legemidler og rusmidler som er sympatomimetika, inkludert ekstravasasjon av adrenergika. Fentolamin er en korttidsvirkende og uselektiv alfa-adrenerg-reseptorantagonist. Lav terskel for diskusjon med Giftinformasjonen.
Dosering: Kan administreres intravenøst, intraarterielt, subkutant og intramuskulært. Dosen kan gjentas ved behov etter vurdering av klinisk respons. Ved ekstravasasjon av adrenergika fortynn 5-10 mg fentolamin i 10-15 ml 9 mg/ml (0,9%) NaCl og infiltrer lokalt. Ved behandlingstrengende vasokonstriksjon etter injeksjon av adrenergika i finger vurder å injisere 1,5 mg fentolamin ufortynnet (0,15 ml av fentolamin 10 mg/ml) på stikkstedet. Ved behandlingstrengende hypertensjon forårsaket av sentralstimulerende rusmidler gi bolusinjeksjon 10-15 mg i.v. og vurder gjentatt dosering hvert 5.-15. minutt.
Bivirkninger: Hypotensjon forårsaket av vasodilatasjon. Kompensatorisk takykardi.
Oppbevaring: Oppbevar i kjøleskap 2-8°C.
Flumazenil
Preparater: Flumazenil «Actavis» injeksjonsvæske (flumazenil 0,1 mg/ml), Flumazenil «Fresenius Kabi» injeksjonsvæske (flumazenil 0,1 mg/ml), Flumazenil «Hameln» injeksjonsvæske (flumazenil 0,1 mg/ml).
Bruksområde: Koma og ev. respirasjonsdepresjon forårsaket av benzodiazepiner, zopiklon eller zolpidem. De fleste benzodiazepinforgiftninger er mindre alvorlige, og bruk av flumazenil er relativt sjelden indisert (bruk ikke rutinemessig). Flumazenil kan forsøksvis og med forsiktighet brukes diagnostisk ved koma av ukjent årsak, ved rimelig mistanke om benzodiazepinforgiftning.
Dosering: Voksne: Gi initialt 0,2 mg i.v. i løpet av 30 sekunder. Hvis tilstrekkelig effekt ikke oppnås, gi gjentatte doser på 0,2-0,3 mg, inntil 1 mg. En eventuell effekt av flumazenil vil inntre raskt (i løpet av minutter). Forsiktig titrering til effekt anbefales. Gi ikke mer enn 3 mg totalt i løpet av en time (vanlig total dose er 1-3 mg). Om det ikke oppnås tydelig effekt etter gjentatte doseringer opp til 3 mg, må det antas at forgiftningen ikke domineres av benzodiazepiner. Observer pasienten for resedasjon, aspirasjon og respirasjonsdepresjon. På grunn av kort halveringstid (50-60 minutter) kan nye injeksjoner bli nødvendig etter 1-4 timer, etter samme retningslinjer som ovenfor. Alternativt kan preparatet gis som kontinuerlig infusjon, forslagsvis dosering er 0,1-0,4 mg/time, og utblandingene er 1-5 mg flumazenil (10-50 ml) i 500 ml natriumklorid 9 mg/ml eller glukose 50 mg/ml. Barn: Gi 0,01 mg/kg (maksimalt 0,2 mg) i.v løpet av 15 sekunder. Gjenta ev. dosen med 1 minutts mellomrom, inntil 4 ganger. Maksimal dose 0,05 mg/kg kroppsvekt (maksimalt 1 mg).
Forsiktighetsregler: Bruk av flumazenil er kontraindisert ved blandingsforgiftning der EKG viser breddeøkede QRS-kompleks, eller ved samtidig inntak av TCA, klorokin, kokain, amfetamin, baklofen eller andre legemidler som gir kramper eller arytmier. Det er også fare for å utløse kramper (eks. abstinensreaksjon) dersom flumazenil gis til kroniske brukere og misbrukere av benzodiazepiner. Ikke bruk flumazenil til pasienter med akutt hodetraume da dette har gitt økt intrakranielt trykk og redusert cerebral perfusjon. Bruk heller ikke flumazenil ved aspirasjon eller andre pulmonelle komplikasjoner som i seg selv krever intubasjon/respiratorbehandling. Utvis stor forsiktighet ved bruk av flumazenil til personer med lav krampeterskel, f.eks. epileptikere. Reverser eventuelle kramper med diazepam.
Bivirkninger: Lite toksisk. Doser opptil 100 mg i.v. til friske frivillige har kun gitt lett hudrødme. Kvalme, brekninger, hudrødme, angst, uro, mild takykardi, agitasjon og kramper er rapportert. En del fenomener kan være eks. abstinensreaksjoner hos misbrukere.
Folinat/levofolinat
Preparater: Calciumfolinat Hospira «Hospira» inj. (kalsiumfolinat tilsv. folinsyre 10 mg/ml), Calciumfolinate «Teva» inj., tabl. (kalsiumfolinat tilsv. folinsyre 10 mg/ml inj., kalsiumfolinat tilsv. folinsyre 15 mg tabl.), Kalsiumfolinat «Pfizer» inj. (kalsiumfolinat tilsv. folinsyre 10 mg/ml). Pr. september 2021 er det ingen tilgjengelige levofolinatpreparater.
Bruksområde: Forgiftninger med metotreksat og metanol.
Dosering: Metotreksatforgiftning: Gi antidot så snart som mulig, helst innen 1 time etter eksponering. Gi folinsyre i.v. som injeksjon over 3-5 minutter ev. som infusjon. Tidlig peroral administrasjon av kalsiumfolinat for å hindre opptak av metotreksat (i stedet for medisinsk kull): Gi 45 mg (3 tabletter) hver 4. time (i tillegg til intravenøs antidotbehandling) inntil 24 timer, etter peroralt inntak av metotreksat.
Ved fare for alvorlig toksisitet (eks. feildosering av lavdose metotreksat): Voksne: 100 mg/m2 folinsyre (som kalsiumfolinat) hver 6. time i 3 døgn, deretter peroralt 45 mg 4 ganger daglig i minst 4 døgn og/eller så lenge pasienten har kliniske symptomer på forgiftning.
Ved akutte metotreksatoverdoser (lavere risiko) kan dosen folinat beregnes ut fra målt metotreksat-konsentrasjon. Behandlingen ved akutte overdoser bør fortsette til serumkonsentrasjonen er <0,05-0,1 µmol/liter i minst 2 døgn og/eller så lenge pasienten har kliniske symptomer på forgiftning.
Metanolforgiftning: Gi folinsyre i.v. til metanol og maursyre er eliminert. Voksne: 50 mg 4 ganger pr. døgn. Barn: 1 mg/kg 4 ganger pr. døgn.
Forsiktighetsregler: Kalsiumfolinat gis ikke intratekalt. Folsyre/folat (vitamin B9) er ikke effektivt som antidot, bruk kun folinsyre/folinat. Ved bruk av levofolinsyre (lite aktuelt) må dosene halveres.
Bivirkninger: Allergiske/anafylaktoide reaksjoner kan forekomme.
Oppbevaring: Oppbevar i kjøleskap (2–8 °C). Beskytt mot lys.
Andre opplysninger: Folinat (folinsyre) må ikke forveksles med folsyre (folsyre er ikke egnet som antidot ved metotreksatforgiftninger).
Folinsyre
Fomepizol
Preparater: Fomepizole «EUSA Pharma» kons. til inf. (fomepizolsulfat 8 mg/ml tilsv. fomepizol 5 mg/ml).
Bruksområde: Forgiftninger med etylenglykol og metanol. Vurder også ved forgiftninger med glykoler og glykoletere. Fomepizol foretrekkes i de fleste tilfeller framfor etanol. Velg fomepizol ved behandling av barn. Kan vurderes ved forgiftninger med disulfiram i kombinasjon med alkohol. Fomepizol hemmer/blokkerer nedbrytningen av metanol og etylenglykol via alkohol dehydrogenase til de toksiske metabolittene, henholdsvis maursyre og glykolsyre. Fomepizol kan forsøkes som eksperimentell tilleggsbehandling ved alvorlig paracetamolforgiftning tidlig i forløpet, grunnet hemming av CYP 2E1.
Dosering: Voksne og barn: Startdose 15 mg/kg, deretter 10 mg/kg hver 12. time. Ved behov utover 4 doser (inkl. startdosen) øk dosen videre til 15 mg/kg hver 12. time (fomepizol induserer egen metabolisme). Fortynn dosen med 100-250 ml natriumklorid 9 mg/ml eller glukose 50 mg/ml og gi som i.v. infusjon over 30-45 minutter. Ved intermitterende dialyse gi vedlikeholdsdosene hver 4. time og ved kontinuerlig dialyse hver 8. time (også ved dialyse økes vedlikeholdsdosene til 15 mg/kg etter 36 timer). Ved overvekt doser etter idealvekt. Fomepizol kan også gis peroralt i samme dosering som ved i.v. infusjon (men vond smak). Ved paracetamolforgiftning gi kun startdosen på 15 mg/kg i.v.
Bivirkninger: Hodepine, kvalme, svimmelhet, sirkulasjonspåvirkning og ev. inflammasjon og smerte på infusjonsstedet er rapportert.
Oppbevaring: Etter fortynning bruk løsningen så raskt som mulig, men alltid innen 24 timer i romtemperatur.
Andre opplysninger: Bruk kun klare, fargeløse oppløsninger uten synlige partikler. Fomepizolkonsentrasjon tilsv. 5 mg/ml trenger ikke fortynnes, hvis det for eksempel er hensiktsmessig å gi legemiddelet i et mindre væskevolum. Fomepizol er førstevalg ved behov for antidot mot etylenglykol og metanol, også hos gravide/ammende. Det finnes ikke konkluderende data om trygghet ved bruk av fomepizol under svangerskap og amming. Likevel vil nytteverdien for mor og barn oppveie den ukjente risiko for barnet når det er indikasjon for bruk. Ammende bør ikke amme så lenge kvinnen har toksiske alkoholer i blodet. Etanol kan benyttes som antidot hos gravide/ammende dersom fomepizol ikke er tilgjengelig.
Fuller's Earth Powder
Bruksområde: Aktuelt til dekontaminering ved hudeksponering for hudgasser og nervegass. Brukes i Forsvaret.
Fysostigmin
Preparater: Anticholium life «Dr. F. Köhler Chemie» injeksjon (fysostigminsalisylat 0,4 mg/ml). Søknad om godkjenningsfritak, se G20 Forskrivning av legemidler på godkjenningsfritak
Bruksområde: Vurder fysostigmin ved alvorlige forgiftninger med atropin eller andre antikolinerge stoffer, samt ved uttalte sentrale antikolinerge effekter ved forgiftninger med antihistaminer, antipsykotika og trisykliske antidepressiva (TCA). Vurder ved kraftig uro og hallusinasjoner i oppvåkningsfasen ved slike forgiftninger, forutsatt normal QRS-tid og fravær av rytmeforstyrrelser (forsøk diazepam som førstevalg). Fysostigmin kan motvirke både sentralnervøse og perifere antikolinerge effekter. Bruk av fysostigmin er sjelden indisert (bruk ikke som et rutinepreparat).
Dosering: Gi intravenøst over minst 2 minutter. Voksne: 1-4 mg (2,5-10 ml). Gjenta dosen ved behov (1-2 mg i.v. når virkningen avtar). Barn: 0,02-0,04 mg/kg (0,05-0,1 ml/kg). Gjenta dosen ved behov. Tilstreb kumulativ totaldose på 2 mg til barn. Virkningen av fysostigmin varer 1/2-2 timer.
Forsiktighetsregler: EKG-overvåkning er nødvendig. Bruk med stor forsiktighet ved økt risiko for kramper og/eller arytmier (f.eks. forgiftninger med trisykliske antidepressiva). Atropin skal være i beredskap for å reversere uønskede kolinerge effekter. Gi fysostigmin med forsiktighet til astmatikere.
Bivirkninger: Kolinerge effekter.
Fytomenadion
Se G12 Antidoter – alfabetisk oversikt, bruksområde og dosering
Glukagon
Preparater: Glucagon «Novo Nordisk» pulver og væske til injeksjon (glukagon (rDNA) hydroklorid tilsvarende glukagon 1 mg/ml).
Per mars 2023 er Glucagon 1 mg 10 sett avregistrert, og Gucagon HypoKit 1 mg er eneste markedsførte legemiddelprodukt, se ev. andre opplysninger (nedenfor) for kommentarer om tilberedningen.
Bruksområde: Virker inotropt ved overdosering med kalsiumantagonister og betablokkere.
Redusert effekt hos pasienter med kronisk hjertesvikt.
Lav terskel for diskusjon med Giftinformasjonen.
Dosering: Gi som i.v. injeksjon 50–150 μg/kg eller ca. 10 mg til voksne, over 2–5 minutter. Halveringstiden er kort (3–6 minutter, virkning ca. 30 min). Ved klinisk respons, vurder å gjenta dosen (50–150 μg/kg i.v. over 2–5 min.) etter ca. 30 minutter. Ved fortsatt klinisk respons vurder å gi ny dose (25–150 μg/kg i.v. over 2–5 min.) ca. hver halvtime.
Tilstreb å gi laveste dose med tilfredsstillende klinisk respons.
Ved manglende klinisk respons (behandlingsresistens) er glukagon ikke lenger indisert.
Forsiktighetsregler: Oppløsningen skal brukes kort tid etter utblanding (helst innen 5 min.) for å unngå fibrildannelse (gir tyktflytende oppløsning og reduserer virkningen av legemidlet). Av samme grunn er kontinuerlig i.v. infusjon mindre egnet.
Andre opplysninger: Oppbevares i kjøleskap. Legemidlet leveres i glass på 1 ml (1 mg/ml), og det er derfor behov for å benytte et større antall enheter per behandling.
Hvert hetteglass rekonstitueres med medfølgende sterilt vann, som forklart i pakningsvedlegget.
Ved bruk av HypoKit ikke benytt medfølende sprøyte, men en større sprøyte til å trekke opp det samlede volumet.
Glukokortikoider
Bruksområde: Vurder å gi glukokortikoider for å forebygge forverring av slimhinneskader og utvikling av lungeødem i forbindelse med inhalasjon av irriterende gasser eller etsende stoffer. Dosering: Ved irritasjonssymptomer i luftveiene, gi inhalasjonsaerosol eller inhalasjonspulver i noen minutter. Vurder peroral eller intravenøs behandling i tillegg. Voksne: Ved moderate irritasjonssymptomer, gi f.eks. metylprednisolon 20 mg peroralt eller intravenøst. Ved etablert toksisk lungeødem, gi f.eks. metylprednisolon 20–80 mg intravenøst initialt. Gjenta ved behov. Barn: Avpass dosen etter klinikk og barnets alder/vekt.
Huggorm antivenin (equine Fab2-fragmenter)
Preparater: Viperfav «MicroPharm» inj. 4 ml. Søknad om godkjenningsfritak. Det er per april 2021 varslet mangel på produktet med varighet til høst 2022.
Bruksområde: Ved alvorlig reaksjon på huggormbitt (uttalte systemiske og/eller lokale effekter som hevelse/misfarging som brer seg raskt eller over et større område).
Dosering: Voksne og barn: Fortynn 1 ampulle i natriumklorid 9 mg/ml (100-200 ml). Varm ev. ampullen opp til 37°C dersom innholdet er uklart (turbid). Hvis innholdet fortsatt ikke blir klart, kast ampullen. Gi infusjonen i.v. over 30-60 minutter. Start med langsom infusjon de første 10 minuttene (f.eks. 15-20 dråper pr. minutt). Dersom ingen tegn til allergisk reaksjon, øk infusjonshastigheten etter 10 minutter. Vurder ny dose dersom lokale reaksjoner tiltar (eks. 5 timer etter første behandling). Start alltid med langsom infusjon. Pasienten kan reagere ulikt på hver dose.
Forsiktighetsregler: Det er ingen absolutte kontraindikasjoner. Ovine Fab-fragmenter, hvis tilgjengelig, bør foretrekkes ved alvorlig kjent hesteallergi. Ved alle eksponeringer ha beredskap for behandling av ev. anafylaktisk sjokk. Gi ikke ufortynnet preparat. Avbryt behandlingen umiddelbart ved anafylaktisk reaksjon. Følg opp alle pasienter i 1-2 uker (telefonoppfølging er ofte tilstrekkelig) med tanke på utvikling av immunreaksjonen serumsyke (oppstår oftest rundt 6 dager etter behandlingen). Symptomer er feber, hudutslett, hevelser og leddsmerter.
Bivirkninger: Allergiske og anafylaktoide fenomener (pga. rester av dyreprotein). Serumsyke hos cirka 1-10%, avhengig av preparat (for Viperfav er det rapportert cirka 1% serumsyke).
Oppbevaring: Oppbevar i kjøleskap (2-8°C).
Andre opplysninger: Gi så raskt som mulig etter bittet. Preparatet har best effekt dersom det blir gitt i løpet av det første døgnet etter et bitt. Inneholder F(ab´)2-fragmenter fra hesteserum. Lav terskel for diskusjon med Giftinformasjonen.
Huggorm antivenin (ovine Fab-fragmenter)
Preparater: Vipera TAb «Micro Pharm» inj. (100 mg i 4 ml tilsv. 25 mg/ml). Søknad om godkjenningsfritak.
Bruksområde: Ved alvorlig reaksjon på huggormbitt (uttalte systemiske og/eller lokale effekter som hevelse/misfarging som brer seg raskt eller over et større område).
Dosering: Voksne og barn: Fortynn 2 ampuller (200 mg) i 100 ml natriumklorid 9 mg/ml. Gi som i.v. infusjon over 30 minutter. Ved tilbakevendende alvorlige fenomener eller hvis lokale reaksjoner fortsetter å bre seg, vurder å gjenta dosen.
Bivirkninger: Serumsyke er ikke rapportert. Alvorlige allergireaksjoner er ikke rapportert (inneholder ikke rester fra dyreprotein). På bakgrunn av erfaringer med andre Fab-fragment-produkter er allergireaksjoner sjeldne, men risiko for alvorlig allergi kan ikke utelukkes.
Oppbevaring: Oppbevar i kjøleskap (2-8°C). Anvend tilberedt oppløsning umiddelbart.
Andre opplysninger: Gi så raskt som mulig etter bittet. Preparatet har best effekt dersom det blir gitt i løpet av det første døgnet etter et bitt. Lav terskel for å diskutere indikasjon og behandling med Giftinformasjonen. Ovine Fab-fragmenter (ViperaTab) er førstevalg hos personer med kjent alvorlig hesteallergi, når tilgjengelig.
Se også om equine Fab2-fragmenter: G12 Huggorm antivenin (equine Fab2-fragmenter).
Hydroksokobalamin
Preparater: Cyanokit «SERB» pulver til infusjon (5 g hydroksokobalamin/hetteglass).
Bruksområde: Cyanidforgiftning. Førstevalg ved cyanidforgiftninger med alvorlige symptomer. Kompleksbinder cyanid. Kan vurderes til bevisstløse personer etter eksponering for brannrøyk ved mistanke om cyanidgass (høy laktat og/eller metabolsk acidose).
Dosering: Gi som intravenøs infusjon over 15 minutter: Voksne: 5 g (1 hetteglass). Barn: 70 mg/kg, maks. 5 g. Ved hjertestans, øk infusjonshastigheten. Om nødvendig vurder å gjenta dosen én gang (voksne: 5 g, barn: 70 mg/kg, maks. 5 g). Ved gjentatt dosering vurder langsommere infusjonshastighet (fra 15 minutter opptil 2 timer).
Forsiktighetsregler: Gi ikke hydroksokobalamin i samme infusjonssett som natriumtiosulfat og bland ikke disse antidotene direkte (fare for inaktivering). Hydroksokobalamin påvirker en rekke laboratorieparametre og kolorimetriske urinparametre (kroppsvæsker farges røde).
Bivirkninger: Alvorlige allergiske reaksjoner er uvanlig. Rød urin, røde slimhinner og rød misfarging av hud er vanlig. Forbigående, vanligvis asymptomatisk blodtrykksøkning kan forekomme, samt hodepine, svimmelhet, ansiktsrødme, uregelmessige hjerteslag, GI-symptomer og hudreaksjoner.
Oppbevaring: Oppbevar ikke ferdig blandet oppløsning lenger enn 6 timer ved 2–8 °C, og beskytt mot lys.
Idarusizumab
Preparater: Praxbind «Boehringer Ingelheim», væske til inj./inf. 2,5 g/50 ml.
Bruksområde: Vurder ved alvorlige blødninger forårsaket av dabigatran. Reversering av dabigatrans effekt er forventet å skje raskt, innen maksimalt få timer.
Dosering: Gi 5 g i.v. som som 2 påfølgende infusjoner (2 x 2,5g/50 ml) over 5-10 minutter hver (eller ev. som to bolusinjeksjoner). Ved overdoser og fortsatt livstruende blødning kan det blir nødvendig med repeterte administreringer. Kontakt Giftinformasjonen ved behov.
Bivirkninger: Få rapporterte bivirkninger. Oppbevaring: Oppbevares i kjøleskap (2-8°C). Brukes helst umiddelbart etter anbrudd og innen 1 time.
Insulin-glukose
Preparater: Humalog inj. (insulinanalog 100 E/ml og 200 E/ml), NovoRapid inj. (insulinanalog 100 E/ml) og glukosemonohydrat tilsv. glukose 50 mg/ml, 100 mg/ml, 200 mg/ml og 500 mg/ml inf.
Bruksområde: Vurder ved sviktende sirkulasjon ved forgiftninger med kalsium- og betablokkere når konvensjonell støttebehandling (væske, glukagon, inotrope legemidler og ev. kalsium) ikke har ønsket effekt. Rasjonalet for denne behandlingen er at et stresset myokard skifter fra frie fettsyrer til glukose som energisubstrat. Samtidig inntrer en insulinresistens slik at høye insulindoser er nødvendig for glukoseopptak.
Dosering: Barn: Begrenset erfaring. Kontakt Giftinformasjonen. Voksne: Bolusinfusjon av 0,5 - 1 IE/kg hurtigvirkende insulin kombinert med 25 g glukose (f.eks. 125 ml glukose 200 mg/ml) i løpet av 5 minutter. Deretter vedlikeholdsinfusjon av hurtigvirkende insulin 0,5(–1,0) IE/kg/time (ev. større dose ved klinisk respons) kombinert med infusjon av glukose (50 mg/ml eller mer konsentrert) for å tilstrebe normoglykemi (kontroll av blodglukose minst 2 ganger per time). Korriger glukoseinfusjonen ved behov. Gi kaliumtilskudd ved behov (tilstreb normokalemi).
Bivirkninger: Hypoglykemi. Elektrolyttforstyrrelser (hypokalemi).
Isoprenalin
Preparater: Isoprenalin NAF «Apotek» injeksjon (isoprenalinsulfat 0,2 mg/ml).
Per februar 2020 er det leveringsvansker på isoprenalinsulfat, og utenlandske produkter med isoprenalinhydroklorid er tilgjengelig som erstatning. Se Andre opplysninger (nedenfor) for kommentar om potensforskjell mellom saltene.
Bruksområde: Vurder ved forgiftninger med betablokkere.
Dosering: Eksakt dosering er vanskelig å angi. Følg lokale prosedyrer for utblanding og startdosering. Titrer fram til ønsket effekt. Kontakt Giftinformasjonen ved behov.
Forsiktighetsregler: Isoprenalin kan gi vasodilatasjon ved høye doser. I slike tilfeller suppler med noradrenalin eller erstatt isoprenalinbehandlingen med adrenalin. Se ev. G12 Adrenalin og G12 Noradrenalin for dosering. Bruk med forsiktighet ved hypertensjon og hjerte- og karsykdom.
Bivirkninger: Adrenerge effekter. Hypotensjon (vasodilatasjon) og arytmier.
Andre opplysninger: Effekten av isoprenalinhydroklorid er 10-15% høyere enn isoprenalinsulfat ved samme mengde, og det er viktig å være klar over potensiell økt effekt ved bruk av isoprenalinhydroklorid som erstatning, spesielt ved oppstart. Den videre titreringen til klinisk effekt gjelder begge saltene.
Jern(III)heksacyanoferrat
Preparater: Radiogardase CS «Heyl» kapsler (jernheksacyanoferrat 500 mg). Søknad om godkjenningsfritak.
Bruksområde: Forgiftninger med tallium (alle eksponeringsveier). Ved sterk mistanke om slik forgiftning, start behandling selv om diagnosen ikke er stilt. Antidoten har få bivirkninger, og det er viktig å komme tidlig i gang med behandlingen. Hvis antidot ikke er tilgjengelig, vurder å gi gjentatte doser kull hver 4. time inntil dette er skaffet (tallium har enterohepatisk sirkulasjon).
Dosering: Barn og voksne: 250 mg/kg i døgnet fordelt på 4 doser. Gi peroralt i 15-50 ml 150 mg/ml mannitol. Reduser mannitolmengden til barn. Tilfør via ventrikkelsonde til bevisstløse pasienter.
Bivirkninger: Elektrolyttforstyrrelser (spesielt hypokalemi), forstoppelse og blåfarging av tenner, munn og avføring.
Andre opplysninger: Viktig med fungerende tarmmotorikk. Laksantia er ofte nødvendig.
Kaliumjodid
Preparater: Jodix «Orion», tabl. (kaliumjodid 130 mg), Kaliumjodid «Recipharm», tabl. (kaliumjodid 65 mg).
Bruksområde: Hemme opptak av radioaktivt jod i skjoldbruskkjertelen.
Dosering: Barn 3-12 år: ½ tablett (av tabl. 130 mg). Voksne og barn over 12 år: 1 tablett (av tabl. 130 mg).
Forsiktighetsregler: Det er egne retningslinjer for tilførsel av jod til nyfødte, spedbarn og små barn. Personer med forstyrrelser i skjoldbruskkjertefunksjonen som thyreoiditt og dermatitis herpetiformis (Duhrings sykdom) skal ikke ta kaliumjodid.
Bivirkninger: Bivirkningsfrekvensen er lav i alle aldre. Forstyrrelser av stoffskiftet (hyper- eller hypothyroidisme) og allergiske reaksjoner forekommer. Risikoen for bivirkninger er størst hos personer som på forhånd har sykdom eller forstyrrelser i skjoldbruskkjertelen.
Andre opplysninger: Følg myndighetenes råd ved eventuelle akutte hendelser. Kaliumjodid beskytter kun mot radioaktivt jod og beskytter ikke mot andre radioaktive stoffer. Prioriter tilførsel av kaliumjodid til barn og ungdommer da disse aldersgruppene har høy risiko for å utvikle kreft i skjoldbruskkjertelen etter eksponering for radioaktivt jod.
Kalsium-EDTA
Preparater: Edetat NAF Parenteral antidot «Apotek» konsentrat til infusjon (natrium-kalsium-edetat 100 mg/ml), Sodio Calcio Edetato «S.A.L.F» kons. til inf. (natriumkalsiumedetat 100 mg/ml).
Bruksområde: Blyforgiftning når DMSA ikke kan gis, ev. i kombinasjon med DMSA i alvorlige tilfeller.
Dosering: Voksne og barn: 50 mg/kg/døgn, fordelt på 3–4 doser. Gi som i.v. infusjon over 1-2 timer. Maksimal døgndose for voksne er 4 g. Fortynn i 250-500 ml isoton infusjonsvæske (NaCl 9 mg/ml eller glukose 50 mg/ml). Etter behandling i 5 døgn anbefales et opphold på 1–2 uker før ev. ny behandling vurderes (avhengig av nyrefunksjonen og blykonsentrasjonen). Ved etablert eller truende blyencefalopati hos barn, vurder intramuskulær injeksjon.
Forsiktighetsregler: Følg nyrefunksjonen under bruk. Kontraindisert ved kronisk nyresvikt.
Bivirkninger: Tubulær nekrose. Lokal smerte ved i.m. injeksjon.
Kalsiumfolinat
Kalsiumglubionat
Preparater: Calcium-Sandoz «Sandoz» injeksjon (kalsiumglubionat 137,5 mg/ml tilsvarende kalsium 9 mg/ml eller 0,225 mmol/ml). Søknad om godkjenningsfritak, se G20 Forskrivning av legemidler på godkjenningsfritak. Per mai 2015 kan ikke kalsiumglubionat skaffes i Norge.
Bruksområde: Flussyreeksponeringer (binder fritt F-). Vurder å gi kalsiumglubionat subkutant, intraarterielt og/eller intravenøst ved etsing med flussyre (kombiner med dermal eller peroral kalsiumglukonatbehandling). Vurder administrering av nebulisert kalsiumglubionatoppløsning etter inhalasjon av flussyre. Forgiftninger med oksalater og andre fluorider. Kalsiumglukonat er et alternativ til kalsiumglubionat (se Kalsiumglukonat G12 Kalsiumglukonat)
Dosering: For dosering ved etsing med flussyre kontakt Giftinformasjonen. Voksne og barn (oksalater og andre fluorider): Gi 5–10 ml langsomt intravenøst. Ved perorale forgiftninger gi også kalsiumforbindelser peroralt.
Andre opplysninger: Vær oppmerksom på at flussyreetsing kan være betydelig verre dypere i vevene enn på overflaten.
Kalsiumglukonat
Preparater: Calcium Glukonate «Braun» inj. 10 % (tilsv. kalsium 9 mg/ml eller 0,225 mmol/ml), Calcium Gluconate gel «Water-Jel» (kalsiumglukonat 25 mg/ml), H-F antidote gel «IPS Healthcare Worldwide» (kalsiumglukonat 25 mg/ml), Calcium-Sandoz «Sandoz» brusetabletter (kalsiumlaktoglukonat tilsvarende kalsium 500 mg). Søknad om godkjenningsfritak for Calcium Gluconate Gel, H-F antidote gel og Calcium Glukonate, se G20 Forskrivning av legemidler på godkjenningsfritak
Bruksområde: Flussyreeksponeringer (binder fritt F-). Vurder å gi kalsiumglukonat s.c., intraarterielt og/eller i.v. ved etsing med flussyre (kombiner med dermal og/eller peroral kalsiumglukonatbehandling). Vurder administrering av nebulisert kalsiumglukonatoppløsning etter inhalasjon av flussyre. Til påsmøring av hud som har vært i kontakt med flussyre (gel). Til peroral behandling og dekontaminering etter inntak av flussyre (brusetabl.). Vurder ved perorale forgiftninger med oksalater og andre fluorider.
Dosering: For dosering (parenteral bruk) ved etsing med flussyre, kontakt Giftinformasjonen. Hud (ved flussyre): Skyll først øyeblikkelig med vann, og smør så gelen på berørte hudområder. Masser den godt inn, og fortsett å massere inn mer gel til smertene forsvinner. Masser deretter i ytterligere ca. 15 minutter eller til annen behandling kan igangsettes. La gjerne et lag med kalsiumglukonatgel bli liggende på huden i 24 timer. Peroralt til voksne (ved flussyre): Gi 5-10 g kalsium (tilsv. 10-20 brusetabletter løst i vann). Forgiftning med oksalater og andre fluorider: Gi 5-10 ml langsomt i.v. (både til barn og voksne). Ved perorale forgiftninger gi også kalsiumforbindelser peroralt.
Forsiktighetsregler: Natriuminnholdet i brusetablettene er 68,5 mg (3 mmol) per tablett. Tidligere var natriuminnholdet betydelig høyere, men fortsatt bør natriummengden vurderes ved peroral administrering til spedbarn eller ved hjertesvikt eller hypotoni.
Andre opplysninger: Gel og ev. kalsiumtabletter bør finnes i beredskap på steder hvor det arbeides med flussyre. Vær oppmerksom på at flussyreetsing kan være betydelig verre dypere i vevene, enn på overflaten.
Karboksypeptidase (glukarpidase)
Preparater: Voraxaze «BTG int.» pulv. til inj. (1000 U). Søknad om godkjenningsfritak.
Bruksområde: Metotreksatoverdoser. Karboksypeptidase brukes i hovedsak ved alvorlige intratekale overdoser eller vedvarende forhøyet serummetotreksat etter parenteral høydoseeksponering som ikke blir tilstrekkelig behandlet med kalsiumfolinat og støttebehandling. Effekt på forløpet ved akutt forgiftning er ikke godt dokumentert, men det er sannsynlig at behandlingen har god effekt hos eks. nyresviktpasienter som utvikler høy serumkonsentrasjon av metotreksat etter overdose. Behandlingskostnader og tilgjengelighet kan være en begrensende faktor.
Dosering: Behandling av intratekale overdoser metotreksat er avansert behandling der administrering av karboksypeptidase er en av mange tiltak. Behandlingen følger prosedyrene for slike hendelser på onklologisk avdeling. Behandling med karboksypeptidase etter akutte forgiftninger vil sjelden være indisert. Kontakt Giftinformasjonen i alle aktuelle tilfeller. Anbefalt dosering er 50 enheter per kg (50 U/kg) i.v. over 5 minutter, men ofte forsøkes noe reduserte doser først.
Forsiktighetsregler: Karboksypeptidase spalter både metotreksat og antidotet kalsiumfolinat. Tilførsel av kalsiumfolinat stanses derfor som regel 2 timer før, og gjenopptas 2 timer etter, injeksjon av karboksypeptidase. Etter at kaboksypeptidase er benyttet som antidot, må metotreksatkonsentrasjoner måles ved hjelp av HPLC-metode i 48 timer grunnet interferens.
Bivirkninger: Rapporterte bivirkninger av karboksypeptidase er allergisk hudreaksjon, varmefølelse, feber, prikking i fingrene, skjelvinger, hudrødme (flushing) og hodepine. Alvorlighetsgraden er oftest lett. Forverring av nyrefunksjonen er ikke rapportert.
Kull/kullmikstur
Levofolinsyre
Levokarnitin
Preparater: Carnitene «Alfasigma», inj. (levokarnitin 200 mg/ml). Søknad om godkjenningsfritak.
Bruksområde: Alvorlig valproinsyreforgiftning (spesielt ved hyperammonemi, levertoksisitet og/eller høy serumvalproat). Levokarnitin korrigerer lavt karnitinnivå, som vil kunne oppstå ved overdose, og vil delvis motvirke toksisiteten av valproinsyre via flere mekanismer, eks. å bedre mitokondriefunksjonen, motvirke dannelse av toksiske metabolitter og redusere akkumulering av valproinsyre i hepatocyttene.
Dosering: Voksne og barn: Startdose er 100 mg/kg i.v. over 30-60 minutter (maks 6 g). Vedlikeholdsdose er 15 mg/kg i.v. over 10-30 minutter hver 4. time.
Forsiktighetsregler: Reduser dosen ved betydelig nedsatt nyrefunksjon (skilles ut uforandret via nyrene).
Bivirkninger: Levokarnitin er en vannløselig aminosyre som tolereres godt.
Andre opplysninger: Kan gis ufortynnet eller fortynnet i NaCl 9 mg/ml. Kan gis peroralt. Carnitene er på emballasjen merket med innhold pr. 5 ml (1 g/5 ml). Behandling med levokarnitin i inntil 4 dager har vært indisert ved valproinsyreforgiftning.
Lipidemulsjoner
Preparater: Intralipid «Fresenius Kabi» infusjon (renset soyaolje 200 mg/ml). Andre lipidemulsjoner kan brukes.
Bruksområde: Gi lipidemulsjon under pågående hjerte-lunge-redning ved hjertestans forårsaket av lokalanestetika (amider som bupivakain, lidokain og ropivakain) som ikke responderer på konvensjonell hjerte-lunge-redning. Dyreforsøk og enkelte pasienttilfeller er assosiert med rask symptomlindring ved forgiftninger med lipofile substanser (særlig bupivakain) dersom lipidemulsjon tilføres intravenøst. Foreløpig er den kliniske erfaringen med denne typen behandling begrenset. Rasjonale for behandlingen er at lipofile legemidler bindes til oljen slik at fri fraksjon i blodet reduseres.
Dosering: Ved hjertestans etter lokalanestesi: Lipidemulsjon 200 mg/ml 1,5 ml/kg intravenøst bolus over 1 minutt (100 ml/70 kg). Deretter vedlikeholdsinfusjon på 15 ml/kg/time i 20 minutter (350 ml over 20 min. ved 70 kg). Fortsett hjerte-lunge-redning etter gjeldende retningslinjer. Gjenta ev. bolus hvert 5. minutt (maksimalt 2 ganger ekstra). Gjenta deretter ev. vedlikeholdsinfusjon over 10 minutter inntil oppnådd hemodynamisk stabilitet. Anbefalt maksimal totaldose er 12 ml/kg (840 ml ved 70 kg).
Oppbevaring: Bruk emulsjonen umiddelbart etter anbrudd. Ev. rester kasseres.
Andre opplysninger: Kan forstyrre visse laboratoriemålinger (bl.a. bilirubin, laktatdehydrogenase, oksygenmetning og Hb).
Medisinsk kull
Preparater: Kull «Abigo» mikst. (aktivt kull 150 mg/ml), Actidose-aqua «Padock» mikst. (aktivt kull 208 mg/ml). Søknad om godkjenningsfritak for Actidose-aqua., se G20 Forskrivning av legemidler på godkjenningsfritak Bruksområde og dosering: Se Indikasjoner for ventrikkeltømming og medisinsk kull G12 Indikasjoner for ventrikkeltømming og medisinsk kull og Medisinsk kull – praktisk veiledning G12 Medisinsk kull – praktisk veiledning
Metylenblått (metyltionin)
Preparater: Methylthioninium chloride «Proveblue» injeksjon (metyltioninklorid 5 mg/ml).
Bruksområde: Forgiftninger med methemoglobindannere (f.eks. dapson, fenazon, nitrobenzen, nitrater og nitritter) ved methemoglobinnivåer over 30–40%, eventuelt lavere grense hos risikopasienter eller ved alvorlig klinikk (f.eks. underliggende koronarsykdom eller ved anemi).
Dosering: Voksne og barn over 3 mnd: Gi 1–2 mg/kg langsomt i.v. over ca. 5 minutter (ved methemoglobinnivåer over 50% start med 2 mg/kg). Effekten kommer raskt. Pga. kort halveringstid er gjentatte doser ofte nødvendig. Gjenta dosen ved behov etter 1–4 timer. Maksimal total dose er 5–7 mg/kg til voksen og 4 mg/kg til barn.
Dersom dosen må gjentas mer enn én gang, gi metyltionin som kontinuerlig i.v. infusjon med dosering 0,1 mg/kg/time initialt, ev. noe høyere. Lavere dose til pasienter med nedsatt nyrefunksjon. Følg Met-Hb med tette kontroller, f.eks. 30 min etter administrering av metylenblått og videre hver 3.–4. time til stabil normalisering. Lav terskel for kontakt med Giftinformasjonen.
Forsiktighetsregler: Bruk ikke ved methemoglobinemi som skyldes klorat eller bromat. Bruk i hovedsak ikke til pasienter med mangel på glukose-6-fosfatdehydrogenase pga. fare for metylenblåttindusert methemoglobinemi og hemolytisk anemi. Bruk med forsiktighet ved alvorlig nyresvikt.
Metylenblått er sterkt vevsirriterende og skal ikke gis s.c eller i.m.
Bivirkninger: Kan gi kvalme, brekninger, smerter i mage- og brystregionen, hodepine, forvirring, feber, sterk svetting, hypertoni, åndenød og hypertensjon. Metyltionin farger urin, avføring og spytt blått.
Oppbevaring: Oppbevar metyltionin i originalemballasjen (lysømfintlig) i romtemperatur (løsningen skal ikke fryses eller kjøles). Til engangsbruk.
Andre opplysninger: Bruk ikke uklar eller misfarget løsning. Fortynn ikke i NaCl-løsning (økt risiko for utfelling).
Injeksjonsløsningen brukes oftest ufortynnet, men kan ev. fortynnes i 50 ml glukose 50 mg/ml (5%) for å redusere lokalt ubehag (spesielt aktuelt hos barn).
Metylenblått er anbefalt på lager som antidot i alle sykehus grunnet behov for svært rask administrering ved livstruende methemoglobinemi forårsaket av eks. løselige nitrittsalter.
Nalokson
Preparater: Naloxon B. Braun «Braun» inj. (naloksonhydroklorid 0,4 mg/ml), Naloxon «Hameln» inj. (naloksonhydroklorid 0,4 mg/ml), Ventizolve «Farma Industri» (nesespray 1,26 mg/dose, 1 dose), Nyxoid «Mundipharma» (nesespray 1,8 mg/dose, 2 doser).
Bruksområde: Forgiftninger med opioider (f.eks. morfin, heroin, metadon, oksykodon, buprenorfin, fentanyler og dekstropropoksyfen). Nalokson har lav toksisitet og kan vurderes til alle forgiftningspasienter med dårlig egenrespirasjon. Vurder i tillegg behov for assistert ventilering.
Dosering injeksjon: Voksne: 0,4 mg i.v. Barn: Vanligvis 0,01 mg/kg i.v. Vurder å gjenta dosen hvert 1.-3. minutt inntil normal respirasjon (administrer nalokson spesielt hyppig i starten ved mistanke om potente fentanylderivater). Titrer totaldosen etter klinisk effekt. Ved manglende effekt revurder diagnosen. Gi deretter 1-2 ganger initialdosen i.m. (0,4-0,8 mg til voksne). Etter i.v. injeksjon kommer virkningen etter 30-60 sekunder, og den varer 45-60 minutter. Dosen må derfor ofte gjentas, særlig ved eksponering for langtidsvirkende opioider (f.eks. metadon). Etter i.m. injeksjon kommer virkningen etter 10 minutter, og den varer ca. 2-3 timer. Nalokson kan også gis som kontinuerlig infusjon: 0,1-0,8 mg/time i natriumklorid 9 mg/ml.
Dosering nesespray: Voksne: 1 spray (hhv. 1,26 eller 1,8 mg) i ett nesebor. Ved manglende respons etter 2-3 minutter gi ytterligere en dose i det andre neseboret. Vurder ytterligere doser i samråd med helsepersonell. Ved tilbakevendende respirasjonsdepresjon gi umiddelbart en ny dose. Observer pasienten kontinuerlig. Til sykehus for videre behandling.
Forsiktighetsregler: Bruk injeksjoner med noe forsiktighet til narkomane da nalokson kan utløse abstinensfenomener. Diazepam bør være tilgjengelig. Observer pasienten til faren for tilbakevendende respirasjonshemming er over (lang observasjonstid ved metadon). Hvis observasjon ikke er mulig, vurder en i.m. bolusdose. Ved reversering av respirasjonsdepresjon forårsaket av buprenorfin eller potente fentanylderivater kan nalokson ha ufullstendig virkning. Vurder derfor høyere doser og assistert ventilering.
Natriumhydrogenkarbonat
Preparater: Natriumhydrogenkarbonat Braun «Braun» infusjon, konsentrat til infusjon (hyperton natriumhydrogenkarbonat 42 g/liter tilsvarende 500 mmol/liter natriumhydrogenkarbonat). Bicarbonate de sodium cooper 1,4 % solution «Cooperation Pharmaceutique Francaise» infusjon (isoton natriumhydrogenkarbonat 14 g/liter tilsvarende 167 mmol/liter natriumhydrogenkarbonat). Søknad om godkjenningsfritak.
Per mars 2023 er det mangel på isoton natriumhydrogenkarbonat (se Andre opplysninger for kommentarer om alternativ bruk av den hypertone løsningen).
Bruksområde: Metabolsk acidose ved forskjellige typer forgiftninger. Ved forgiftning med trisykliske antidepressiva (tilførsel av hyperton natriumhydrogenkarbonat til pH 7,4–7,5 senker hjertetoksisiteten). Brukes også ved alkalisk diurese, se Alkalisk diurese – praktisk veiledning G12 Alkalisk diurese – praktisk veiledning
Dosering: Individuell etter bestemmelse av syre-base-status ved metabolsk acidose. Gi langsomt intravenøst.
Forsiktighetsregler: Kontraindisert ved alkalose, hypernatremi, hypokalemi og ren respiratorisk acidose (arteriell pCO2 > 6,5 kPa). Bruk med forsiktighet ved hjertesvikt, alvorlig nyresvikt, ødem, hypertensjon, eklampsi, natriumretensjon, hypoventilering, hyperkalsemi og økt serumosmolalitet.
Bivirkninger: Natriumretensjon ved hjerte- og nyresvikt.
Oppbevaring: Brukes innen 1 døgn etter anbrudd.
Andre opplysninger: Bruk ren natriumhydrogenkarbonatløsning for å korrigere metabolsk acidose ved forgiftninger (ikke andre bufferoppløsninger). Blanding med andre legemidler frarådes (pga. alkalisk pH).
Bruk ikke samtidig med oppløsninger som inneholder kalsium, magnesium eller fosfat pga. fare for utfelling.
Hyperton natriumhydrogenkarbonat 500 mmol/liter fungerer som erstatning for isoton løsning (bruk 1/3 av mengden).
Hyperton løsning kan fortynnes i NaCl 9 mg/ml eller glukose 5 %, men kan også gis ufortynnet.
Følg interne retningslinjer for mikrobiologisk kvalitet.
Natriumsulfat
Preparater: Ingen tilgjengelige produkter i Norge, men natriumsulfatdekahydrat eller «glaubersalt» kan dispenseres (kontakt eks. Sykehusapoteket Oslo, Ullevål, eller Boots apotek Lørenskog).
Bruksområde: Forgiftninger med oppløselige bariumforbindelser (danner tungtoppløselig salt).
Dosering: Voksne: 30 g. Barn: 250 mg natriumsulfat/kg. Oppløs i et glass vann, og gi som drikke. Ev. ventrikkelskylling med natriumsulfat, ca. 50 g løst i 1000 ml vann til voksne og ca. 250 mg/kg i 500–750 ml vann til barn.
Natriumtiosulfat
Preparater: Tiosulfat NAF «Apotek» injeksjon (natriumtiosulfat 150 mg/ml).
Bruksområde: Ved alvorlige cyanidforgiftninger dersom hydroksokobalamin ikke er tilgjengelig (hydroksokobalamin virker raskere), eller ved mindre alvorlige eksponeringer. Man kan også vurdere å gi natriumtiosulfat etter første dose hydroksokobalamin for å oppnå forlenget behandlingseffekt.
Dosering: Voksne: 80 ml (12 g natriumtiosulfat) langsomt intravenøst over 5–10 minutter. ½ dose kan gjentas etter ½–1 time hvis symptomene vedvarer eller kommer tilbake. Barn: Redusert voksendose i forhold til barnets vekt.
Forsiktighetsregler: Ikke gi natriumtiosulfat i samme infusjonssett som hydroksokobalamin og ikke bland disse antidotene direkte (pga. inaktivering). Natriumtiosulfat er en effektiv cyanidantidot, men det tar tid før den virker, og pakningsstørrelsen er upraktisk.
Bivirkninger: Kvalme og brekninger.
Noradrenalin
Preparater: Noradrenalin «Abcur» inj. (noradrenalintartrat tilsv. noradrenalin 1 mg/ml).
Bruksområde: Vurder ved forgiftninger med betablokkere, kalsiumblokkere eller ACE-hemmere, og ved andre forgiftninger som gir sviktende sirkulasjon (hypotensjon) uten respons på adekvat væsketilførsel (f.eks. ved forgiftninger med antipsykotika).
Dosering: Startdose kan være 0,05–0,1 μg/kg/minutt. Titrer dosen etter effekt. Gis via sentralt venekateter.
Forsiktighetsregler: Utfør adekvat væskebehandling først. Følg blodtrykket. Bruk ikke ved akutt hjerteinfarkt eller hos gravide. Unngå plutselig avbrudd av infusjonen, seponer gradvis.
Bivirkninger: Adrenerge effekter som hypertensjon, perifer karkontraksjon (nekroser) og arytmier.
Oppbevaring: Beskytt mot lys.
Obidoksim (enzymreaktivator)
Preparater: Toxogonin «Merck» inj. (obidoksimklorid 250 mg/ml). Søknad om godkjenningsfritak, se G20 Forskrivning av legemidler på godkjenningsfritak.
Bruksområde: Ved alvorlige forgiftninger med kolinesterasehemmere som er organofosfater (alkylfosfater/organofosforinsekticider) og ved forgiftninger med nervegasser. Start atropin før obidoksimbehandling og gi videre behandling sammen. Obidoksim brukes som hovedregel ikke mot kolinesterasehemmere som er karbamater, men ved tvil, prioriter å starte behandling.
Dosering: Voksne: Gi 4 mg/kg i.v. initialt over minst 5 min (hvis dette ikke er gitt tidligere f.eks. med autoinjektor). Gi videre som infusjon 0,5 mg/kg/time i.v. i minst 24 timer og inntil klinisk bedring. Infusjonen kan erstattes med i.v. eller i.m. injeksjoner på 2 mg/kg hver 4. time. Barn: 4-8 mg/kg i.v. intitialt. Igangsett reaktivatorbehandling så snart som mulig, selv om det er gått timer/dager etter eksponeringen.
Forsiktighetsregler: Følg leverstatus. Start atropinbehandling først.
Bivirkninger: Leverpåvirkning er rapportert ved obidoksimterapi over flere døgn.
Oktreotid
Preparater: Sandostatin «Novartis» injeksjon (oktreotid 50 g/ml, 100 g/ml, 200 g/ml).
Bruksområde: Vurder ved vedvarende hypoglykemi ved forgiftninger med perorale antidiabetika av sulfonylureatypen etter tilførsel av glukose.
Dosering: Voksne: 50 μg subkutant hver 6.–8. time ved behov. Barn: 4–5 μg/kg/dag subkutant fordelt på 4 doser. Forsiktighetsregler: Unngå gjentatte injeksjoner på samme sted.
Bivirkninger: GI-symptomer.
Oppbevaring: Lagre i kjøleskap. Kan oppbevares 2 uker i romtemperatur. Beskytt mot lys. Holdbar i 2 uker etter anbrudd.
Penicillamin
Preparater: Metalcaptase «Heyl» tabl. (penicillamin 150 mg og 300 mg). Cupripen «Rubio» tabl. (penicillamin 50 mg og 250 mg). Søknad om godkjenningsfritak.
Bruksområde: Vurder ved forgiftninger med kobberforbindelser, se også DMPS. Lav terskel for indikasjonsdiskusjon med Giftinformasjonen.
Dosering: Voksne: 1800 mg per døgn, fordelt på 3 doser, i 5 døgn.
Barn: Ca. 25–30 mg/kg/døgn peroralt fordelt på 3–4 doser (maks. 1 g/døgn) i 5 døgn. Gi tilskudd av pyridoksin under behandlingen (gir vitamin B6-mangel), eks. dosering voksne 40 mg pyridoksin p.o. 3 ganger i døgnet i 5 døgn.
Det kan være aktuelt med mindre justeringer i doseringen tilpasset tablettstyrkene. Kontakt Giftinformasjonen ved behov.
Forsiktighetsregler: Bruk ikke ved penicillinoverfølsomhet. Forsiktighet ved nedsatt nyrefunksjon.
Unngå bruk hos gravide på grunn av teratogene effekter.
Andre opplysninger: Innta fastende (1 time før og/eller 2–3 timer etter måltid). Per januar 2023 er det mangel på Metalcaptase.
Pralidoksim (enzymreaktivator)
Preparater: Contrathion «SERB Laboratoires» injeksjon (200 mg injeksjonssubstans). Søknad om godkjenningsfritak, se G20 Forskrivning av legemidler på godkjenningsfritak
Bruksområde: Alternativ til obidoksim ved alvorlige forgiftninger med kolinesterasehemmere som er organofosfater (alkylfosfater/organofosforinsekticider) og ved forgiftninger med nervegasser. Gi atropin før pralidoksimbehandling. Pralidoksim brukes ikke mot kolinesterasehemmere som er karbamater.
Dosering: Voksne: Ved alvorlig forgiftning 30 mg/kg intravenøst (ev. langsomt intramuskulært) over minst 5 minutter hver 4. time i minst 24 timer, ev. lenger så lenge behandlingen har klinisk effekt. Gi ev. som kontinuerlig intravenøs infusjon, 10–15 g/døgn, etter at 1. dose er gitt som beskrevet ovenfor. Igangsett reaktivatorbehandling så snart som mulig, selv om det er gått timer/dager etter eksponeringen.
Forsiktighetsregler: Følg leverstatus.
Protaminsulfat
Preparater: Protaminsulfat «LEO» infusjon/injeksjon (antiheparin 1400 IE/ml tilsvarende protaminsulfat 10 mg/ml).
Bruksområde: Motvirker antikoagulerende effekt av heparin, inkl. LMWH (lavmolekylær heparin). Vurder ved overdoser eller blødninger. Gi umiddelbart ved store heparinoverdoser.
Dosering: Avhenger av heparinmengde og tid etter heparintilførsel. Start med inntil 50 mg (inntil 5 ml) intravenøst over 10 minutter. Vurder flere doser ved behov (på bakgrunn av koagulasjonsstatus).
Forsiktighetsregler: Pga. egentoksisiteten til protaminsulfat vurder nytte/risiko for den enkelte pasient. Vanlig ufraksjonert heparin har så kort halveringstid at protaminsulfat sjelden er aktuelt uten blødning.
Bivirkninger: Fare for anafylaktiske reaksjoner. Ved for rask injeksjon kan hypotensjon, bradykardi og bronkospasme forekomme. Blødning (protaminsulfat virker i seg selv antikoagulerende og vil kunne forlenge protrombintiden).
Pyridoksin
Preparater: Pyridoksin NAF «Apotek» injeksjon, tabletter (pyridoksinhydroklorid 50 mg/ml injeksjon og 40 mg tabletter).
Bruksområde: Ved forgiftning med sandmorkel, krimidin, hydrazin, isoniazid og ved behandling med penicillamin (gir vitamin B6-mangel).
Dosering: Ved alvorlig isoniazid- og hydrazinforgiftning: Gi 70 mg/kg i.v. Vurder å gjenta dosen ved manglende effekt, eks. tilbakevendende kramper. I kombinasjon med penicillamin ved enkelte metallforgiftninger: Gi peroralt eller ev. i.v. Voksne: 40 mg 3 ganger i døgnet. Barn: 10-20 mg 2 ganger i døgnet. For dosering ved andre forgiftninger kontakt Giftinformasjonen.
Bivirkninger: Lav akutt toksisitet. Store daglige overdoser over måneder har gitt nevropatier.
Silibinin
Preparater: Legalon SIL «Madaus» infusjonssubstans (dinatriumsilibininhydrogensuccinat 528,5 mg tilsvarende silibinin 350 mg ). Søknad om godkjenningsfritak, se G20 Forskrivning av legemidler på godkjenningsfritak
Bruksområde: Ved forgiftninger med grønn eller hvit fluesopp eller flatklokkehatt ved risiko for leverskade. Silibinin kan ha en gunstig effekt ved å begrense leverskaden (motvirker bl.a. toksinopptak i lever).
Dosering: Voksne og barn: 5 mg/kg i.v. bolus infusjon over 1 time, fulgt av kontinuerlig infusjon på 5 mg/kg gitt over 6 timer (4 ganger i døgnet, døgndose 20 mg/kg). Behandlingen kan startes inntil 3 døgn etter inntak. Fortsett med kontinuerlige 6 timers-infusjoner i inntil 6 dager (døgndose 20 mg/kg) i alvorlige tilfeller (til normaliserte transaminaseverdier). Tørrstoffet (350 mg silibinin) oppløses i 35 ml glukose 50 mg/ml eller natriumklorid 9 mg/ml til en stamoppløsning på 10 mg/ml. Beregnet mengde stamoppløsning fortynnes videre (5 × stamoppløsningsvolumet) for å oppnå en konsentrasjon på ca. 2 mg/ml.
Bivirkninger: Ev. hudrødme.
Andre opplysninger: Holdbarhet av bruksferdig løsning er 6 timer i romtemperatur og 24 timer i kjøleskap.
Vitamin K1 (fytomenadion)
Preparater: Konakion Novum «Roche» injeksjon (fytomenadion 10 mg/ml), Konakion Roche tabletter (fytomenadion 10 mg), Kanavit Tropfen Medphano dråper (fytomenadion 20 mg/ml). Søknad om godkjenningsfritak for Konakion tabletter og Kanavit Tropfen, se G20 Forskrivning av legemidler på godkjenningsfritak
Bruksområde: Forgiftninger med warfarin eller rottegifter av typen antikoagulantia (1. og 2. generasjon). Antikoagulantia (2. generasjon) har langvarig effekt (uker-måneder), mens warfarin har mer kortvarig effekt (4-5 dager). Behandling med vitamin K1 over uker-måneder kan være nødvendig mot antikoagulantia med lang virketid.
Dosering: Profylaktisk tilførsel av vitamin K1 anbefales ikke, fordi man mister muligheten til å følge en ev. påvirkning av koagulasjonsstatus. Kun i tilfeller med sikkert inntak av store mengder der alvorlig forgiftning forventes, kan man vurdere å starte antidotbehandling umiddelbart etter inntak. Forgiftningens alvorlighetsgrad avgjør om vitamin K1 skal gis peroralt eller intravenøst. Dosering ved lettere tilfeller: Voksne: 5–10 mg peroralt 2 ganger daglig. Barn > 1 år: 1–5 mg peroralt 2 ganger daglig. Dosering ved alvorlige tilfeller og/eller blødninger: Voksne: Initialt inntil 5–20 mg langsomt intravenøst (injeksjon eller infusjon) 2–4 ganger daglig (maksimal døgndose 40 mg). Barn > 1 år: Initialt inntil 1–2 mg langsomt intravenøst (injeksjon eller infusjon) 2–4 ganger daglig. Juster dosene etter koagulasjonsstatus (INR) og klinikk. Ved blødninger vurder å gi koagulasjonsfaktorer i form av konsentrat eller virusinaktivert plasma. Etter initial intravenøs behandling og stabiliserte hematologiske verdier vurder å fortsette behandlingen peroralt (dager-uker-måneder). Ved avsluttet vitamin K1-behandling mål koagulasjonsstatus dag 2 og dag 4 dager etter siste dose. Ved koagulasjonspåvirkning fortsett vitamin K1-behandling. Kontakt Giftinformasjonen ved behov.
Forsiktighetsregler: Utvis spesiell forsiktighet ved behandling med vitamin K1 til terapeutiske brukere av warfarin, særlig hos pasienter med mekaniske hjerteventiler (vurder strengere indikasjon for vitamin K1, lavere maks. dose og avslutning av behandling ved høyere INR). Konferer ev. med hematolog. Ved behandling av pasienter med alvorlig redusert leverfunksjon, bør man ta hensyn til innhold av glykokolsyre i injeksjonsvæsken.
Bivirkninger: Anafylaktiske og anafylaktoide reaksjoner samt lokale hudreaksjoner i sjeldne tilfeller ved i.v. behandling. Oppbevaring: Oppbevar ampullene med injeksjonsvæske i kartongen beskyttet mot lys og varme (< 25 °C).
Andre opplysninger: Bruk ikke injeksjonsvæsken hvis den er uklar.